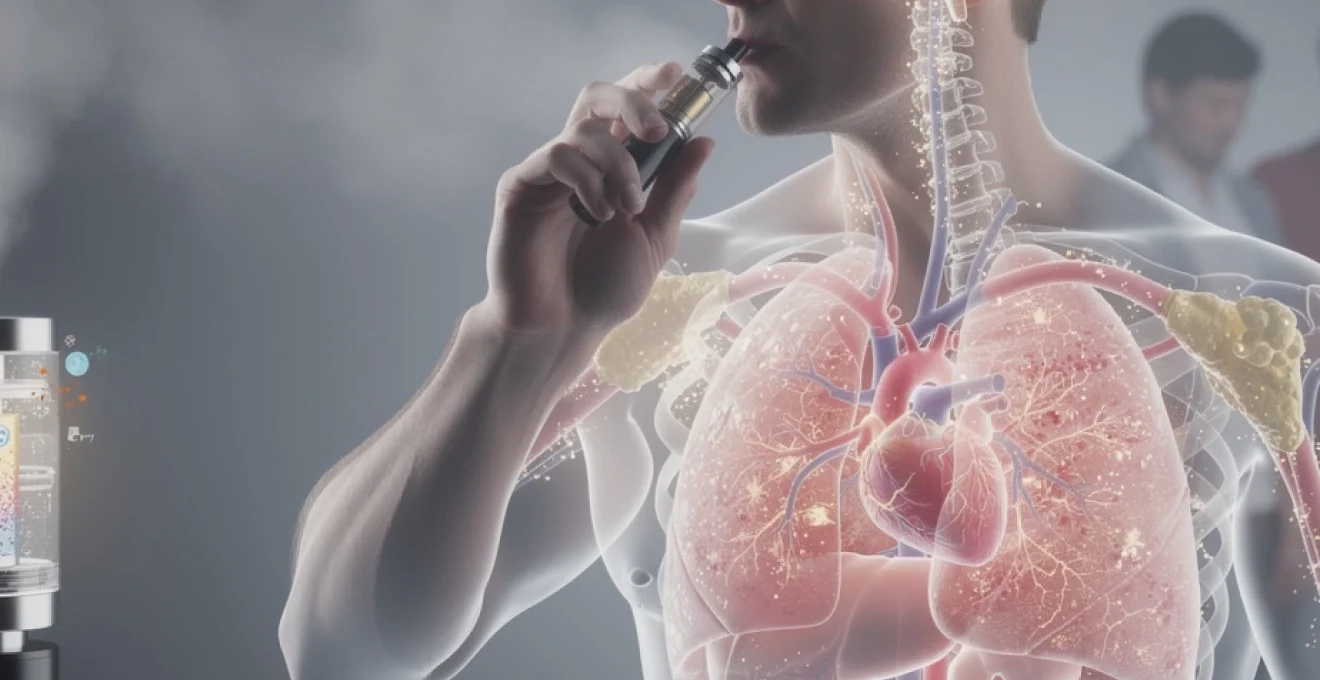
La cigarette électronique s’est imposée en quelques années comme l’alternative star au tabac. Présentée comme moins nocive que la cigarette classique, elle reste pourtant un dispositif d’auto-administration nicotinique qui expose le corps à une multitude de substances chimiques chauffées et inhalées au quotidien. Entre discours rassurants des fabricants, mises en garde des autorités de santé et témoignages de vapoteurs convaincus d’y gagner en souffle et en qualité de vie, il devient difficile de trier le vrai du faux. Pour comprendre ce que le vapotage fait réellement à long terme sur les poumons, le cœur et le cerveau, il est indispensable de regarder de près la physiologie de la vape, la toxicologie des e-liquides et les grandes études internationales déjà disponibles.
Physiologie de la vape : fonctionnement d’une cigarette électronique sur les voies respiratoires
Aérosol de e-cigarette vs fumée de tabac : taille des particules, dépôt alvéolaire et cinétique d’inhalation
Une cigarette électronique ne produit pas de fumée, mais un aérosol composé de micro-gouttelettes de propylène glycol, de glycérine végétale, d’arômes et éventuellement de nicotine. La taille de ces particules est proche de celle de la fumée de tabac (souvent inférieure à 2,5 µm), ce qui leur permet d’atteindre en profondeur l’arbre bronchique et les alvéoles. La différence majeure vient du fait qu’il n’y a pas de combustion : la résistance chauffe le liquide à environ 60 à 250 °C selon les réglages, alors que le foyer d’une cigarette classique peut atteindre 700 °C. L’absence de combustion réduit la production de goudrons, mais ne signifie pas absence de substances irritantes ou toxiques.
Sur le plan de la cinétique d’inhalation, le vapoteur a tendance à prendre des bouffées plus longues, mais moins brûlantes que le fumeur. Cela crée un temps de contact prolongé de l’aérosol avec les muqueuses respiratoires. À long terme, ce dépôt alvéolaire répété, même avec des émissions globalement moins toxiques que la fumée de tabac, peut favoriser une inflammation chronique des bronches et contribuer aux risques de BPCO ou d’hyperréactivité bronchique, particulièrement si vous vapotez à haute puissance ou avec des e-liquides très aromatisés.
Effets de la nicotine vaporisée sur les récepteurs nicotiniques (nAChR), le système nerveux central et la dépendance
La nicotine inhalée via une cigarette électronique atteint le cerveau en quelques secondes, en se fixant sur les récepteurs nicotiniques (nAChR) situés dans de nombreuses régions, dont le système de récompense. L’activation répétée de ces récepteurs entraîne une libération de dopamine, de sérotonine et de noradrénaline, procurant sensation de plaisir, de vigilance et parfois de diminution du stress perçu. Mais comme pour le tabac, le cerveau s’adapte : les récepteurs se régulent à la hausse, créant un besoin de stimulation régulière. C’est le socle de la dépendance nicotinique, même si la vapoteuse est perçue comme plus “douce”.
Les taux de nicotine des e-liquides sont exprimés en mg/ml, avec une limite de 20 mg/ml en Europe contre environ 50 mg/ml pour certains produits aux États‑Unis. À ces doses élevées, l’installation d’une dépendance physique sévère est rapide, en particulier chez les adolescents dont le cerveau est encore en développement. Le vapotage à forte nicotine agit alors comme un véritable “entraîneur” du cerveau à réclamer la substance, ce qui peut augmenter la probabilité de passer ensuite au tabac combustible.
Rôle de la glycérine végétale (VG) et du propylène glycol (PG) sur la muqueuse bronchique et l’hydratation des voies aériennes
La base de la plupart des e-liquides est un mélange de propylène glycol (PG) et de glycérine végétale (VG). Le PG est un solvant plus fluide, responsable du “hit” en gorge, tandis que la VG génère une vapeur plus dense et plus douce. Inhalés de façon répétée, ces solvants interagissent avec la muqueuse bronchique. En conditions contrôlées, les agences de sécurité considèrent qu’ils sont peu toxiques lorsqu’ils sont ingérés, mais l’inhalation chronique est une autre histoire : certains utilisateurs rapportent sécheresse de la gorge, irritation, toux ou sensation de “bronches chargées”.
Des études in vitro et chez l’animal suggèrent que ces molécules peuvent perturber l’équilibre hydrique des voies aériennes, altérer la fonctionnalité des cils bronchiques (le système de “nettoyage” des poumons) et augmenter la perméabilité de l’épithélium respiratoire. C’est un peu comme arroser tous les jours une même plante avec un produit non prévu pour cela : à court terme, elle semble aller bien, mais à long terme, son système racinaire se fragilise sans que le danger soit immédiatement visible.
Impact des réglages matériels (mods, pods, puissance en watts, température de la résistance) sur la toxicité de la vapeur
Les effets physiologiques de la vape dépendent fortement du matériel. Un petit pod à puissance modérée ne produit pas le même profil toxicologique qu’un mod sub-ohm puissant utilisé à 70 W avec de grandes aspirations. Plus la température de la résistance augmente, plus la dégradation du PG et de la VG génère des aldéhydes irritants comme le formaldéhyde ou l’acroléine. Des tests de laboratoire montrent que des réglages excessifs peuvent multiplier la formation de ces composés par rapport à un usage “normal”.
Sur le plan pratique, si vous vapotez à forte puissance, vous augmentez le débit de vapeur inhalée, donc la dose de solvants, d’arômes et de nicotine exposée à vos bronches. À long terme, ce surdosage inhalé accroît potentiellement le risque d’irritation chronique, de toux persistante, et peut favoriser l’installation d’un terrain propice à la BPCO ou à l’asthme chez les sujets sensibles. Un choix de matériel et de réglages raisonnables s’inscrit donc au cœur d’une stratégie de réduction des risques liés au vapotage.
Effets à long terme sur les poumons : BPCO, asthme et risques de lésions respiratoires
Données des études longitudinales (cochrane, public health england) sur la fonction respiratoire des vapoteurs chroniques
Les grandes revues comme Cochrane et les rapports de Public Health England convergent sur un point : pour les fumeurs adultes qui remplacent totalement le tabac par la cigarette électronique, l’exposition aux toxiques respiratoires chute nettement. Des analyses montrent une baisse significative des marqueurs de combustion, une amélioration du souffle et une diminution de la toux dans les premiers mois. Cependant, les mêmes organismes soulignent le manque de recul sur 15 ou 20 ans de vapotage quotidien.
Une étude récente menée sur plus de 249 000 personnes a montré que les utilisateurs exclusifs de cigarette électronique avaient un risque de BPCO environ 2,29 fois plus élevé que les non-utilisateurs, même sans antécédent de tabagisme. Ce risque reste inférieur à celui des fumeurs exclusifs (3 à 5 fois plus élevé), mais il confirme que le vapotage chronique n’est pas neutre pour les poumons. Pour un ex-fumeur, l’alternative “vape vs tabac” reste donc favorable, tandis que pour un non-fumeur, toute exposition régulière représente une prise de risque inutile.
Inflammation bronchique, stress oxydatif et remodelage des voies aériennes chez les utilisateurs de e-liquides nicotinés
Sur le plan biologique, les études montrent que la vape peut déclencher une inflammation bronchique de bas grade. Les cellules des voies aériennes exposées aux aérosols de e-cigarette produisent davantage de radicaux libres, de cytokines pro-inflammatoires et présentent des signes de stress oxydatif. Ce phénomène, répété sur des années, favorise le “remodelage” des bronches : épaississement des parois, altération de l’élasticité, hypersécrétion de mucus.
Chez des vapoteurs chroniques, des biopsies bronchiques et des tests fonctionnels révèlent déjà, après quelques années, une diminution légère mais mesurable de certains paramètres de fonction respiratoire, en particulier lorsqu’il existe une exposition duale tabac + vape. L’image la plus juste est celle d’un curseur : par rapport au tabac, le curseur de toxicité respiratoire descend nettement avec la vape, mais il ne revient pas à zéro. Plus la durée d’exposition est longue et plus les réglages sont agressifs, plus le curseur remonte.
Vapotage et asthme : hyperréactivité bronchique, exacerbations et comparaison avec le tabagisme classique
Chez les personnes asthmatiques, les effets de la cigarette électronique restent très contrastés. Certains patients rapportent une amélioration nette de leurs symptômes après l’arrêt complet du tabac et le passage à la vape : réduction des crises, moins de sifflements, meilleure tolérance à l’effort. D’un point de vue clinique, la suppression des goudrons et du monoxyde de carbone explique en grande partie ce mieux-être.
À l’inverse, plusieurs études de cohorte montrent que l’exposition aux solvants et arômes peut majorer l’hyperréactivité bronchique, augmenter la fréquence des exacerbations et provoquer une toux irritative persistante, surtout avec des e-liquides fortement aromatisés ou fortement nicotinés. Par rapport au tabagisme classique, le risque global reste plus faible, mais certainement pas nul. Si vous êtes asthmatique, le véritable objectif de santé pulmonaire à long terme demeure une vie sans tabac et sans vape.
Lésions pulmonaires aiguës type EVALI : distinction entre e-liquides nicotinés réglementés et liquides au THC coupés à l’acétate de vitamine E
Les cas de pneumopathies aiguës graves apparues en Amérique du Nord (EVALI) ont marqué les esprits. Ces lésions pulmonaires, parfois mortelles, étaient massivement liées à des cartouches de THC adulterées contenant de l’acétate de vitamine E, une huile visqueuse particulièrement délétère lorsqu’elle est inhalée. Les e-liquides nicotinés réglementés en Europe ne contiennent pas ce type de composant huileux, ce qui explique la quasi-absence de cas similaires dans ce contexte.
Cette distinction est essentielle : confondre EVALI et usage de cigarettes électroniques nicotinées conformes entretient une peur disproportionnée, tout en masquant les vrais sujets, comme la dépendance à la nicotine et l’inflammation chronique. Le risque majeur vient surtout des produits non conformes, des liquides achetés hors circuit sécurisé ou fabriqués sans contrôle. Sur ce point, opter pour des e-liquides respectant les normes européennes limite clairement une partie des dangers.
Risques potentiels de BPCO et fibrose à long terme : analyses de cohorte et limites des données disponibles
La BPCO et la fibrose pulmonaire se développent lentement, souvent sur plusieurs décennies. Or, la cigarette électronique n’a qu’une quinzaine d’années de recul réel. Les grandes cohortes commencent seulement à livrer leurs premiers résultats. L’étude d’Oxford citée précédemment, avec un risque de BPCO multiplié par plus de deux chez les vapoteurs exclusifs, constitue un signal important mais ne permet pas encore d’évaluer précisément le risque après 20 ou 30 ans de vapotage quotidien.
Les données actuelles suggèrent que le vapotage exclusif engendre un risque respiratoire intermédiaire : bien inférieur au tabac, mais significativement supérieur à l’abstinence complète de produits inhalés. Pour une personne qui ne fume pas, se mettre à vapoter par curiosité, effet de groupe ou attrait des arômes revient donc à accepter une probabilité accrue de pathologies respiratoires futures, sans aucun bénéfice en retour.
Conséquences cardiovasculaires à long terme : pression artérielle, rythme cardiaque et athérosclérose
Effets chroniques de la nicotine inhalée sur la fréquence cardiaque, la pression artérielle et la variabilité du rythme cardiaque
La nicotine est un puissant stimulant cardiovasculaire. Inhalée via la vape, elle entraîne une augmentation transitoire de la fréquence cardiaque (de 5 à 15 battements par minute) et une légère élévation de la pression artérielle. Chez un adulte jeune en bonne santé, ces variations passent souvent inaperçues. Mais répétées plusieurs dizaines de fois par jour sur des années, elles saturent en quelque sorte le système cardiovasculaire.
Des travaux montrent également une réduction de la variabilité de la fréquence cardiaque, marqueur important de la flexibilité du système nerveux autonome. Une variabilité plus faible est associée, à terme, à un risque accru d’événements cardiovasculaires. Sur ce terrain, la cigarette électronique n’est pas neutre, même si l’absence de monoxyde de carbone et de nombreux toxiques du tabac classique rend son profil cardiovasculaire globalement moins délétère que celui de la cigarette fumée.
Fonction endothéliale, rigidité artérielle et marqueurs de risque d’athérosclérose chez les vapoteurs (études ESC, AHA)
Plusieurs études présentées lors de congrès de cardiologie (ESC, American Heart Association) ont évalué la fonction endothéliale – la capacité des vaisseaux sanguins à se dilater – chez les vapoteurs. Les résultats indiquent une altération modérée mais significative après usage aigu de cigarette électronique nicotinée, comparable à celle observée après quelques cigarettes de tabac. À plus long terme, certains marqueurs d’athérosclérose (rigidité artérielle, biomarqueurs d’inflammation) semblent moins dégradés chez les vapoteurs que chez les fumeurs, sans toutefois revenir au niveau des non-fumeurs.
Les données cardiovasculaires pointent vers un continuum de risque : le tabac en tête, la vape en position intermédiaire, et l’absence totale de nicotine comme seule situation vraiment protectrice à long terme.
En pratique, si vous êtes fumeur avec antécédents cardiovasculaires, remplacer totalement la cigarette par la vape peut réduire une partie de la charge toxique sur vos artères. Mais préserver ce bénéfice suppose d’éviter l’usage dual, de choisir des taux de nicotine adaptés et de planifier un sevrage à moyen terme.
Comparaison du risque d’infarctus du myocarde et d’AVC entre vapoteurs, fumeurs et non-fumeurs
Les grandes études observationnelles suggèrent que le risque d’infarctus du myocarde et d’AVC est le plus élevé chez les fumeurs exclusifs, intermédiaire chez les utilisateurs de cigarette électronique (surtout en usage dual), et nettement plus faible chez les non-fumeurs. Une étude américaine (American Journal of Preventive Medicine, 2019) a mis en évidence une association entre e-cigarette et risque accru de crise cardiaque, mais les auteurs soulignent les limites méthodologiques et la difficulté de distinguer ex-fumeurs et vapoteurs purs.
La tendance générale est claire : vapoter n’offre pas de protection cardiovasculaire, mais diminue globalement le niveau de risque par rapport au tabac fumé, tant que la substitution est complète. En revanche, continuer à fumer tout en vapotant, même un peu moins, maintient un niveau de danger proche de celui du tabagisme exclusif, car les dommages liés à la fumée de tabac dominent largement le tableau.
Interactions e-cigarette et traitements cardiovasculaires (bêtabloquants, antihypertenseurs, antiagrégants)
Si vous prenez des traitements cardiovasculaires (bêtabloquants, antihypertenseurs, antiagrégants), la nicotine inhalée via la vape peut compliquer le contrôle de votre tension ou de votre fréquence cardiaque. La stimulation sympathique induite par la nicotine peut par exemple contrebalancer l’effet des bêtabloquants, nécessitant un ajustement thérapeutique. De plus, le risque de spasme coronarien est accentué chez les sujets coronariens.
Sur le plan clinique, la plupart des sociétés savantes considèrent que l’arrêt complet du tabac reste la priorité absolue, et que la vape peut être un outil transitoire de réduction des risques. Informer le cardiologue de votre consommation de cigarette électronique permet d’adapter plus finement la prise en charge, en intégrant ce facteur dans l’évaluation globale du risque d’athérosclérose et d’événements futurs.
Impacts neurologiques et cognitifs : addiction nicotinique et cerveau en développement
Neuroadaptations des circuits de récompense (voie dopaminergique mésolimbique) lors d’un vapotage régulier
Le vapotage régulier active la voie dopaminergique mésolimbique, le circuit de la récompense impliqué dans toutes les addictions. À chaque bouffée nicotinée, le cerveau enregistre une association “inhalation = soulagement / plaisir”. Progressivement, les neuroadaptations rendent ce circuit de plus en plus sensible aux signaux liés à la vape : vue de la cigarette électronique, odeur des arômes, contexte social.
Cette mécanique explique pourquoi il est si difficile de “poser la vapoteuse” pour de bon, même lorsque l’apport en nicotine a été progressivement réduit. L’addiction devient alors aussi psychocomportementale : le geste, les rituels, la gestion du stress ou de l’ennui passent par l’acte de vapoter, comme cela se produisait avant avec la cigarette classique.
Effets potentiels sur la cognition, l’attention et la mémoire chez les adolescents et jeunes adultes
Chez les adolescents et les jeunes adultes, la nicotine agit sur un cerveau en plein remodelage. Les études montrent une sensibilité accrue aux effets addictifs et des impacts possibles sur l’attention, la mémoire de travail et la régulation des émotions. Des travaux nord-américains ont mis en évidence que les jeunes vapoteurs étaient plus nombreux à présenter des difficultés de concentration et des symptômes anxieux que leurs pairs non usagers.
Exposer un cerveau en développement à une nicotine inhalée concentrée via des pods ou des puffs revient à “programmer” plus facilement une dépendance qui risque de durer des années.
De plus, les données convergent pour montrer que les adolescents qui vapotent ont plus de chances d’initier ensuite le tabagisme classique. La vape devient alors une véritable porte d’entrée vers le tabac, plutôt qu’un outil de sevrage, ce qui va à l’opposé de l’objectif de santé publique.
Usage de la vape chez les sujets à risque psychiatrique (anxiété, dépression, schizophrénie) et consommation duale
Chez les personnes souffrant d’anxiété, de dépression ou de troubles psychotiques, le vapotage est souvent perçu comme un moyen de “gérer le stress” ou de remplacer un tabagisme massif. Si la réduction des goudrons et du monoxyde de carbone est un gain réel, la dépendance à la nicotine peut toutefois renforcer certains schémas de tension – soulagement – craving, et rendre plus difficile la stabilisation émotionnelle.
La consommation duale (tabac + vape) est fréquente dans ces populations, ce qui cumule les risques : dommages respiratoires et cardiovasculaires du tabac, plus exposition chronique à la nicotine via la vape. Un accompagnement médical spécifique, incluant thérapies comportementales et options de substituts nicotiniques validés, reste indispensable pour concilier réduction des risques et stabilisation psychiatrique.
Toxicologie des e-liquides : solvants, arômes et sous-produits de chauffe
PG, VG et formation d’aldéhydes (formaldéhyde, acroléine) en fonction de la température de la résistance
Lorsqu’ils sont chauffés, le PG et la VG se décomposent en une série de sous-produits, dont des aldéhydes comme le formaldéhyde et l’acroléine, tous deux irritants et potentiellement toxiques à long terme. Les études montrent que la quantité produite dépend largement de la température de la résistance et de la durée de la bouffée. Une configuration “dry hit” (résistance chauffée sans assez de liquide) peut ainsi générer des doses élevées de ces composés.
Dans les conditions normales d’utilisation, les concentrations restent inférieures à celles mesurées dans la fumée de tabac, mais loin d’être nulles. Ce gradient de toxicité illustre bien la logique de réduction des risques : en évitant la combustion, la vape diminue l’exposition, mais elle ne transforme pas l’aérosol en vapeur d’eau inoffensive.
Arômes sucrés et gourmands (diacétyle, acétyl-propionyle) et risque de bronchiolite oblitérante
Les arômes représentent un levier marketing majeur de la cigarette électronique, avec des milliers de saveurs allant de la mangue à la barbe à papa. Certains arômes “gourmands” contiennent ou ont contenu des composés comme le diacétyle ou l’acétyl-propionyle, associés à la bronchiolite oblitérante (“popcorn lung”) chez des travailleurs exposés industriellement.
Si ces substances sont désormais strictement encadrées en Europe, le risque n’est pas entièrement nul, surtout avec des e-liquides importés de pays moins réglementés ou des préparations artisanales. À long terme, une exposition répétée à des concentrations même faibles pourrait contribuer à des atteintes des petites bronches. Pour limiter ce danger, privilégier des arômes simples, fabriqués dans l’UE, avec une composition détaillée et certifiée, reste une mesure de prudence réaliste.
Présence de métaux lourds (nickel, chrome, plomb) issus des résistances et exposition chronique
Les résistances des cigarettes électroniques peuvent libérer de petites quantités de métaux (nickel, chrome, étain, plomb) dans l’aérosol, en particulier lorsque le matériel est de mauvaise qualité ou usé. Les analyses ont retrouvé ces métaux à des niveaux généralement inférieurs à ceux de la fumée de tabac, mais pas absents. L’exemple est parlant : un dispositif mal conçu ou utilisé à des températures excessives peut multiplier ces émissions.
Sur des décennies, cette exposition chronique, même à faible dose, pourrait contribuer à un sur-risque de maladies respiratoires, cardiovasculaires ou même de cancers. Changer régulièrement de résistance, éviter les copies bon marché et choisir des marques reconnues sont des leviers concrets pour réduire cette fraction toxique du vapotage.
Comparaison des profils toxicologiques entre e-liquides réglementés en France/UE et produits non conformes ou contrefaits
La réglementation européenne impose une limite de 20 mg/ml de nicotine, l’interdiction de certaines substances (comme le diacétyle en quantité significative) et des exigences de pureté des solvants. Les e-liquides conformes présentent ainsi un profil toxicologique relativement maîtrisé, même si les effets à long terme de l’inhalation régulière restent en partie inconnus. À l’inverse, les produits non conformes, achetés hors circuit ou sur internet dans des pays non réglementés, peuvent contenir des solvants inadaptés, des huiles, des métaux en excès ou des arômes interdits.
La différence est comparable à celle entre un médicament autorisé et un produit contrefait : le premier n’est pas forcément dénué d’effets secondaires, mais son profil est connu et surveillé, alors que le second expose à des risques imprévisibles. Si vous choisissez de vapoter, l’un des meilleurs moyens de limiter les dangers reste de vous approvisionner via des filières contrôlées et d’éviter les liquides douteux, notamment bricolés avec des bases huileuses ou de provenance incertaine.
Vapotage comme outil de réduction des risques pour les fumeurs : données cliniques et recommandations
Essais cliniques randomisés (NEJM 2019, études UK stop smoking services) sur l’arrêt du tabac avec e-cigarette
Les essais cliniques randomisés ont apporté des éléments solides sur l’efficacité de la cigarette électronique dans le cadre du sevrage tabagique. L’étude publiée dans le NEJM en 2019 a montré que, combinée à un accompagnement comportemental, la vape était plus efficace que les substituts nicotiniques traditionnels (patchs, gommes) pour obtenir une abstinence tabagique prolongée. Les services d’aide à l’arrêt du tabac au Royaume‑Uni rapportent des taux de succès intéressants chez les fumeurs accompagnés utilisant la e-cigarette comme principal outil.
Ces résultats ne signifient pas que la vape soit un “médicament miracle”, mais qu’elle peut, dans un contexte encadré, jouer un rôle utile comme outil de réduction des méfaits du tabac. La clé reste de viser un arrêt complet des cigarettes combustibles, puis un sevrage progressif de la nicotine, plutôt qu’une utilisation indéfinie de la vapoteuse.
Stratégies de sevrage : choix du taux de nicotine, type d’appareil (pod, système ouvert), et diminution progressive
Pour un fumeur qui souhaite passer à la vape, une stratégie structurée améliore nettement les chances de succès. Un schéma courant consiste à :
- Choisir un taux de nicotine initial adapté à la consommation de tabac (par exemple 12–16 mg/ml pour un fumeur d’un paquet par jour).
- Opter pour un dispositif simple et fiable (pod ou système ouvert) plutôt qu’un matériel très technique.
- Stabiliser l’arrêt total du tabac pendant quelques semaines, sans réduire trop vite la nicotine.
- Ensuite seulement, diminuer progressivement le dosage (passage de 12 à 9, puis 6, 3 et 0 mg/ml).
Cette démarche permet de limiter les symptômes de manque, d’éviter le retour au tabac et de préparer un sevrage complet de la nicotine. La vape devient alors une passerelle vers une vie sans fumée et, idéalement, sans dépendance.
Positions de santé publique france, HAS, public health england et OMS sur la cigarette électronique
Les institutions de santé convergent sur quelques messages clés. Santé publique France et la HAS reconnaissent la cigarette électronique comme une option possible de réduction des risques pour les fumeurs adultes, tout en rappelant que son innocuité à long terme n’est pas démontrée. Le Public Health England a longtemps mis en avant une réduction d’environ 95 % des risques par rapport au tabac, une estimation aujourd’hui nuancée, mais qui illustre le potentiel de la vape pour diminuer la mortalité liée au tabac.
L’OMS, de son côté, adopte une position plus prudente, insistant sur les dangers pour les jeunes, les non-fumeurs et la nécessité d’une régulation stricte des produits de vapotage. Un point fait consensus : pour une personne qui ne fume pas, il n’y a aucun intérêt de santé à commencer à vapoter.
Vapotage exclusif vs usage dual (tabac + vape) : scénarios de risques à long terme et enjeux de dépendance
Du point de vue des risques à long terme, trois scénarios principaux peuvent être distingués :
| Profil | Exposition principale | Risque global estimé |
|---|---|---|
| Fumeur exclusif | Combustion du tabac (fumée) | Très élevé (cancers, BPCO, maladies CV) |
| Vapoteur exclusif | Aérosol d’e-liquides (nicotine, solvants, arômes) | Intermédiaire (inférieur au tabac, supérieur à l’abstinence) |
| Utilisateur dual | Tabac + vape | Élevé, proche du fumeur exclusif |
L’usage dual entretient en outre une dépendance nicotinique forte, car il combine la puissance addictive des cigarettes classiques et la fréquence d’utilisation souvent plus élevée de la vape. Si vous envisagez le vapotage comme outil de sevrage, fixer clairement l’objectif de cesser complètement le tabac dans un délai court (quelques semaines) constitue un élément central de la démarche.
Spécificités populationnelles : adolescents, femmes enceintes et personnes souffrant de maladies chroniques
Attractivité des puff et e-cigarettes jetables chez les jeunes : marketing, arômes et risque de porte d’entrée vers le tabac
Les puffs et e-cigarettes jetables, colorées, parfumées à la mangue, au cola ou au bonbon, sont pensées pour séduire les plus jeunes. Des données canadiennes indiquent que plus de 80 % des 15–19 ans vapotant utilisent des e-liquides aux arômes de fruits ou de desserts. Les noms ludiques et l’absence d’odeur de tabac masquent la présence de nicotine, parfois à des taux très élevés (l’équivalent d’un paquet de cigarettes dans un seul pod).
Chez les adolescents, l’initiation par la vape augmente ensuite la probabilité d’adopter le tabac classique. L’analogie est claire : commencer par des puffs, c’est comme apprendre à aimer le sucre très concentré avant de découvrir les sodas ; le palais, puis le cerveau, s’habituent à une forte stimulation. La réglementation des arômes, la limitation des teneurs en nicotine et l’interdiction de vente aux mineurs constituent des leviers majeurs de prévention.
Vape et grossesse : effets potentiels sur le fœtus, croissance in utero et substitution au tabac chez la femme enceinte
La grossesse est une période où le tabagisme expose le fœtus à des risques majeurs : retard de croissance, prématurité, fausse couche, mort subite du nourrisson. Face à ces dangers, certaines femmes enceintes se tournent vers la cigarette électronique, perçue comme moins nocive. Sur le plan strict de la réduction des risques, passer du tabac à la vape réduit l’exposition du fœtus aux goudrons et au monoxyde de carbone, ce qui est positif.
Mais la nicotine, elle, traverse le placenta et influence le développement du cerveau et du système cardiovasculaire du bébé. L’idéal reste donc une grossesse sans tabac et sans nicotine. Lorsque l’arrêt complet est trop difficile, la vape peut être envisagée comme un outil transitoire uniquement dans un cadre médicalisé, en visant une réduction rapide de la nicotine et en privilégiant les autres aides validées au sevrage quand elles sont possibles.
Utilisation de la cigarette électronique chez les patients BPCO, asthmatiques et diabétiques : arbitrage bénéfices/risques
Chez les patients atteints de BPCO, d’asthme ou de diabète, le tabagisme aggrave fortement l’évolution de la maladie. Dans ces profils, la cigarette électronique peut représenter une option de moindre mal lorsqu’elle permet un arrêt complet du tabac. Les études montrent une amélioration de la fonction respiratoire et du contrôle glycémique après sevrage tabagique, même si une partie de cette amélioration est partiellement “freinée” si le vapotage se poursuit à haut niveau.
L’arbitrage bénéfices/risques doit donc être personnalisé : pour un gros fumeur BPCO, continuer à fumer est de loin le pire scénario ; remplacer la cigarette par la vape réduit nettement les risques, mais ne les annule pas ; à plus long terme, une stratégie de sortie progressive de la nicotine et de la vape reste l’objectif le plus protecteur pour préserver les poumons, les vaisseaux et le métabolisme.